Месяц: Август 2018
Уважаемые пациенты и посетители!
В нашей поликлинике работает Служба поддержки пациентов и внутреннего контроля для обеспечения прав пациента на получение качественных и безопасных медицинских услуг в рамках гарантированного объёма бесплатной медицинской помощи.
По всем интересующим Вас вопросам по оказанию гарантированного объёма бесплатной медицинской помощи и удовлетворённости оказанными медицинскими услугами, соблюдения этики и деонтологии медперсоналом поликлиники Вы можете непосредственно обратиться:
1. на сайт поликлиники http://gp7.zhambyl.kz/?lang=ru , в рубрику «Блог главного врача»;
2. по «телефону доверия» 56 16 30;
3. к главному врачу: Шатаевой Алии Узбековной , тел. 56-19-18;
4. к заместителю главного врача по лечебной работе: Абитов Еркин Бахытбекович , кабинет № 7, телефон 56-16-30.
- врач-эксперт Югай Бэлла Николаевна, кабинет №5,телефон
Ваши обращения и пожелания будут рассмотрены в обязательном порядке, согласно Закону Республики Казахстан «О порядке рассмотрения обращений физических и юридических лиц», статья 8.
О службе поддержки пациентов и внутреннего контроля ГКП на ПХв «Городская поликлиника № 7» УЗаЖО г. Тараз.
Служба внутреннего аудита создана в 2011 году. С мая 2015 года переименована в Службу поддержки пациентов и внутреннего контроля (далее СПП и ВК).
Возглавляет службу врач-эксперт Югай Бэлла Николаевна , специалист высшей категории. В состав СПП и ВК вошли квалифицированные врачи-специалисты.
Задачи службы:
1. Принятие решений по всем обращениям пациентов компетентными медицинскими работниками на месте их возникновения в целях оперативного решения по принципу «здесь и сейчас».
2. Мониторинг деятельности внутрибольничных комиссий (КИЛИ, лечебно-консультативных комиссий по материнской, детской и перинатальной смертности, по первичному выходу на инвалидность, по смертности лиц трудоспособного возраста и от болезней системы кровообращения, по запущенным случаям туберкулёза и онкозаболеваний и т.д.).
3. Изучение удовлетворённости населения качеством оказываемой медицинской помощи путём анкетирования.
4. Представление руководству медицинской организации плана мероприятий по улучшению качества оказываемых медицинских услуг по результатам внутреннего аудита.
5. Оперативное реагирование на негативные материалы со всех возможных источников.
6. Применение мотивации работников представлением на поощрение за достигнутые результаты в виде:
• вынесения благодарности, награждения почётными грамотами;
• денежного вознаграждения;
• ценных подарков;
• дополнительного обучения по желанию медработника за счёт поликлиники;
• санаторно-курортного лечения.7. Использование рычагов воздействия в виде представления на:
• дисциплинарные взыскания;
• понижение в должности;
• расторжение трудового договора.Нормативно-правовая база:
1. Государственная Программа «Денсаулық» на 2016-2020гг.
2. Приказ МЗ и СР РК от 27.03.2015г. №173 «Об утверждении Правил организации и проведения внутренней и внешней экспертиз качества медицинских услуг».
3. Приказ МЗ и СР РК от 28.06.2016г. №568 (о внесении изменения в приказ МЗ и СР РК от 27.03.2015г. №173).
4. Приказ МЗ РК от 02.10.2012г. №676 «Об утверждении стандартов аккредитации для субъектов здравоохранения».
5. Приказ МЗ и СР РК от 29.06.2015г. №533 «О внесении изменения в приказ МЗ и СР РК от 10.03.2015г. №127 «Об утверждении Правил аккредитации в области здравоохранения».
6. Пункт 1 статьи 57 пункты 1, 2, 3 статьи 58 Кодекса РК «О здоровье народа и системе здравоохранения»;
7. Статья 7, 8 Закона РК от 06.01.2011 г. «О государственном контроле и надзоре в РК»;
8. Закон РК от 12.01.2007 г. «О порядке рассмотрения обращений физических и юридических лиц»;
9. Приказ МЗРК от 07.04.2010 г. №238 «Об утверждении типовых штатов и штатных нормативов организаций здравоохранения»;
10. Приказ МЗСР от 26.11.2009 г. №791 «Об утверждении Квалификационных характеристик должностей работников здравоохранения»;
Беременность и роды.
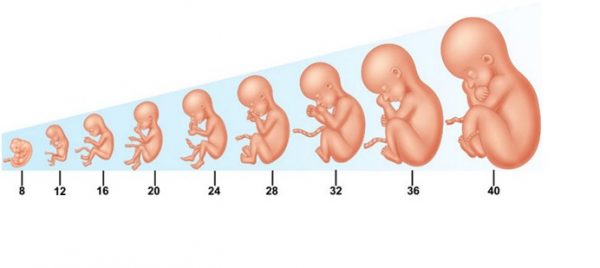
Симптомов, по которым может определить близость родов только врач, всего два: это уменьшение объема живота при очередном измерении (производится в положении лежа на спине), а также размягчение и частичное раскрытие шейки матки, изменение ее структуры с упругой на более рыхлую.
Предвестники родов не однотипны: у каждой женщины этот процесс может проходить по-своему, в зависимости от гормонального фона, от физической подготовки, морально-психологического состояния и других моментов. Также важно, впервые женщина рожает или у нее уже есть дети.
У первородящих процесс подготовки к родам проходит плавно, постепенно, и занимает от двух до трех недель. Кроме того, в большинстве случаев предвестники родов вообще остаются незамеченными.
У повторнородящих схватки Брекстона-Хикса приходят раньше, а время после отхода слизистой пробки до родов сокращается, поэтому особенно важно прислушиваться к себе и своим ощущениям, если вы направляетесь в роддом не впервые. Врачи условно делят весь процесс на три периода:
- схватки;
- потуги;
- рождение плаценты.
Эхинококкоз
Эхинококкоз (лат. Echinococcosis) — гельминтоз из группы цестодозов, характеризующийся образованием в печени, лёгких или других органах и тканях паразитарных кист.
Однокамерный эхинококкоз, вызванный Echinococcus granulosus во многом напоминает и
Этиология
Возбудителем является личиночная стадия эхинококка Echinococcus granulosus. Половозрелая форма имеет длину 2—7 мм. Имеет головку с 4 присосками и двойную корону из 35—40 крючьев, шейку и 2—6 члеников. Личиночная стадия, растущая, развивающаяся и живущая в организме человека десятки лет, представлена кистой круглой или овальной формы, заполненной жидкостью. Окончательные хозяева — семейство Псовые. Взрослые членики выделяясь с калом, способны активно ползать, распространяясь по шерсти хозяина и в окружающей среде. Животные (такие как овцы или коровы) — промежуточные хозяева — заражаются, поедая траву, в которой могут оказаться яйца эхинококка. Окончательный хозяин заражается, поедая пораженные органы промежуточного.
Половозрелые формы паразитируют в тонкой кишке различных животных.
Эпидемиология
Основной источник инвазии — охотничьи собаки. а также сельскохозяйственные животные — свиньи, коровы, лошади и другие животные. Зрелые яйца выделяются с фекалиями животных, загрязняя их шерсть и окружающую среду. Заражение человека происходит при контакте с зараженными животными, при сборе ягод и трав, питье воды из загрязненных яйцами гельминта источников.
Стадии эхинококкозапервая — латентная, с момента проникновения в организм до появления субъективных признаков;
- вторая — слабовыраженные, преимущественно субъективные расстройства;
- третья — резко выраженные объективные симптомы;
- четвёртая — осложнения.
Быстрота нарастания симптомов связана с локализацией эхинококка. Клинические проявления неспецифичны — признаки аллергической реакции, эозинофилия.
Патогенез и клиническая картина
Эхинококкоз чаще выявляется у лиц среднего возраста. Болезнь в неосложненных случаях протекает годами и может быть выявлена случайно.
При эхинококкозе брюшины возможен перитонит.
Эхинококкоз головного мозга: вокруг паразита формируется соединительнотканная капсула, окружённая валом из воспалительно-изменённой ткани мозга. Обнаруживаются очаги размягчения и кровоизлияний. Воспалительные изменения имеются и в оболочках в области пузыря.
Проявления паразитирования в мозге складываются из гипертензионного синдрома и очаговых симптомов. В первый входят головные боли, головокружение, рвота, застойные диски зрительных нервов, общие эпилептические припадки. Характер очаговых симптомов зависит от локализации эхинококка. Наиболее часто возникают корковые эпилептические припадки с последующим развитием пареза в тех конечностях, в которых были судороги. Возникают психические расстройства: бред, депрессия, слабоумие.
В крови обычно обнаруживается эозинофилия. В цереброспинальной жидкости обнаруживается небольшой плеоцитоз с наличием эозинофилов, небольшое повышение уровня белка, иногда — отдельные части пузыря,янтарная кислота, плеоцитоз в этой жидкости может и отсутствовать.
Течение болезни неуклонно прогрессирующее с нарастанием очаговых симптомов и повышением внутричерепного давления.
Дифференциальный диагноз проводят с опухолями мозга. Лечение: актуальным лечением по сей день считается удаление эхинококковых пузырей. Если операция невозможна, смерть наступает при нарастающих явленияхвнутричерепной гипертензии или в эпилептическом статусе.
Эхинококкоз желчевыводящих путей: чаще всего встречается эхинококкоз желчного пузыря. Наружные желчные протоки вовлекаются в процесс вторично. Прорыв паразитарной кисты в желчные протоки сопровождается приступом печеночной колики, тошнотой, рвотой, желтухой, ахоличным стулом, обострением холангита с высокойлихорадкой и ознобом. Нередко наблюдается закупорка желчных протоков, протекающая с явлениями холангита ихолецистита. Септический холангит, гепатит, часто множественного поражения печени делают прогноз очень серьёзным. Летальность при этой патологии высокая. Лечение оперативное, направлено на восстановление свободного оттока желчи, удаление эхинококка и дренирование гнойной полости, для чего вскрывают общийжелчный проток, удаляют дочерние кисты, обрывки тканей паразита и затем дренируют его. Нередко производят и холецистэктомию, при поражении желчного пузыря удаление его становится неотъемлемой частью оперативного вмешательства. Если позволяет состояние больного, одновременно производят и дренирование кисты печени или её удаляют. Иногда ограничиваются дренированием кисты и через неё налаживают отток желчи
Эхинококкоз костей встречается очень редко. Паразитарная киста растёт в костномозговой полости, приводя к эрозиям кости и патологическим переломам в месте внедрения эхинококка.
Эхинококкоз лёгкого характеризуется развитием кисты. Лёгкие как мишень паразита встречаются в 20—30 % случаях эхиноккоза. По мере роста кисты и сдавлении ею окружающих тканей, возникает боль в груди, кашель(вначале сухой, затем с мокротой, иногда с кровью), одышка. При больших кистах возможна деформация грудной клетки, выбухание межреберных промежутков. Эхинококковая киста может осложняется перифокальным воспалением лёгочной ткани, сухим или экссудативным плевритом. Возможно нагноение кисты, прорыв её в бронх или в плевральную полость. Прорыв кисты в бронх сопровождается приступообразным кашлем с большим количеством светлой мокроты, содержащей примесь крови, чувством нехватки воздуха, цианозом. В случае прорыва кисты в плевральную полость появляются острая боль в груди, озноб, повышение температуры тела, иногда развивается анафилактический шок. В плевральной полости определяется жидкость. Лечение оперативное, на ранних этапах медикаментозное. Прогноз при своевременном вмешательстве обычно благоприятный.
Эхинококкоз печени встречается часто (50—70 % случаях эхиноккоза). Онкосферы из кишечной стенки с кровотоком портальной системы заносятся в печень, где большинство оседает в мелких капиллярах. Эхинококковые кисты медленно прогрессивно растут и прорываются в паренхиму печени, жёлчные протоки или свободную брюшную полость. Кисты располагаются в правой доле. Наиболее ранний симптом: чувство тяжести и боли в эпигастрии и области правого подреберья. Нагноение пузыря приводит к развитию клинической картины абсцессапечени. При вскрытии абсцесса возможны гнойный плеврит или перитонит. Прорыв абсцесса в жёлчные протоки — причина гнойного холангита. Разрыв неинфицированного пузыря сопровождает комплекс аллергических реакций, вплоть до развития анафилактического шока. Лечение: на ранних стадиях развития кист медикаментозное.
Эхинококкоз почки: личинка (гидатида) заносится в почку в основном током артериальной крови и развивается главным образом в корковом веществе, образуя эхинококковую кисту. Левая почка поражается чаще. Различаютзакрытую кисту с неповрежденной стенкой, псевдозакрытую кисту, пролабирующую в почечную чашечку и омываемую мочой, и открытую кисту, сообщающуюся с чашечно-лоханочной системой, следствием чего может быть эхинококкурия. Происходят смещение почки, деформация и расширение почечных чашечек и лоханки, атрофия почечной паренхимы. Паразит может погибнуть и подвергнуться обызвествлению. В результате паразитирования вначале появляются интоксикация, лёгкое недомогание, утомляемость, слабость, снижение аппетита, потеря в весе. Затем медленный рост опухолевидного образования в подреберье, тупая постоянная боль в подреберье или поясничной области, почечная колика, субфебрильная (иногда фебрильная) температура, в некоторых случаях кожный зуд, эозинофилия крови. Отхождение с мочой дочерних эхинококковых пузырей обычно сопровождается почечной коликой, гематурией, иногда обострением пиелонефрита, дизурией, задержкой мочи, при прорыве нагноившейся кисты — лейкоцитурией.
Кисты нижнего сегмента почки пальпируются в виде округлых опухолей в подреберье. Из-за воспаления и спаяния с окружающими тканями нарушается подвижность почки. Киста гладкая или бугристая на ощупь, плотной, реже эластичной консистенции. Симптом Пастернацкого может быть положительным при присоединении воспалительного процесса или нарушении оттока из ранее открытой кисты. Изменения мочи при закрытой форме эхинококкоза почки наблюдаются редко; возможны лейкоцитурия, гематурия, иногда вследствие токсического действия паразита на почку — протеинурия, цилиндрурия. При открытой форме пиурия встречается в 60 %, гематурия — в 20 % случаев; моча мутная, с хлопьями, обрывками некротизироваиной ткани. В крови у 20 % больных — эозинофилия, у примерно 1/3 — умеренный лейкоцитоз, у 65 % — повышение СОЭ. При цистоскопии определяются неспецифические изменения слизистой оболочки мочевого пузыря, иногда (при эхинококкурии) видны рождающиеся или свободно плавающие дочерние пузыри. При гибели и обызвествлении дочерних пузырей, киста выявляется в виде гомогенного или перистого округлого образования.
Лечение эхинококкоза почки оперативное: кисты удаляют, производят эхинококкэктомию, резекцию почки, иногда, нефрэктомию. Прогноз зависит от распространенности эхинококкоза и от степени интоксикации. При разрыве эхинококкового пузыря с обсеменением полостей и тканей прогноз ухудшается.
Эхинококкоз селезёнки характеризуется увлечением селезёнки за счёт роста кист, которые могут быть множественными и локализоваться в различных областях селезенки. Пораженная часть селезенки плотноэластической консистенции, темно-вишнёвого цвета. Капсула селезёнки утолщена. При множественных кистах селезёнка бугристая, ткань её атрофируется, и селезёнка представлена в виде мешка («эхинококковый мешок»), наполненного дочерними пузырчками. Стенки кисты состоят из соединительной ткани с явлениями петрификации, гиалиноза. На границе с кистой паренхима селезенки сдавлена, вены расширены, артерии склерозированы. Отмечается склероз пульпы с очагами кровоизлияния и некроза. Возможен разрыв пузыря эхинококка и обсеменение дочерними сколексами брюшной полости. При эхинококкозе селезёнки средних и больших размеров целесообразно органосохраняющие оперативное вмешательство. Диагностика: важную роль играют ультразвуковое исследование и компьютерная томография. Лечение хирургическое — спленэктомия. При больших сращениях с соседними органами и тяжелом состоянии больного показана эхинококкотомия или открытая эхинококкоэктомия. Лучшими из доступов являются верхний срединный или поперечный разрезы с переходом на девятое межреберье слева. Перед вскрытием или пункцией кисты брюшную полость изолируют влажными салфетками. После вскрытия кисты содержимое её удаляют, а полость обрабатывают формалином и дренируют марлевыми тампонами. Прогноз после спленэктомии благоприятный.
Эхинококкоз сердца выявляются в 0,2—2 % случаев эхинококкоза. Характерен у лиц старше 20 лет, хотя описаны случаи и у детей. Паразиты обычно достигают сердца через коронарный кровоток. Они растут медленно в тканяхмиокарда и кисты образуются в сроки 1—5 лет. При эхинококкозе сердца наиболее часто поражается миокард левого желудочка. Кисты реже обнаруживаются в правом желудочке, а при такой локализации обычно располагаются в межжелудочковой перегородке и крайне редко — в свободной стенке правого желудочка. Очень редко кисты локализуются в перикарде, левом предсердии и правом предсердии.
Перикистозный рост живых кист может определять возникновение таких осложнений, как прорыв кист в полости сердца или перикарда, сдавление коронарных сосудов с развитием ишемии миокарда, нарушением проводимости сердца, обструкция выносящих трактов желудочков и эмболия легочных артерий. Возможно нагноение кисты.
Отмечаются боли в грудной клетке и признаки ишемии миокарда. Компрессия коронарных артерий кистами может стать причиной инфаркта миокарда. У трети больных основным клиническим проявлением является сердечная недостаточность. Болезнь может проявляться злокачественными нарушениями ритма сердца, включая желудочковую тахикардию. Нарушения ритма и проводимости особенно часто возникают при вовлечении межжелудочковой перегородки. Описано развитие полной и неполной блокады ножек пучка Гиса, полной поперечной блокады сердца. При обструкции выносящего тракта желудочков могут отмечаться синкопальные состояния. Разрыв кист нередко приводит к внезапной смерти. Разрыв кист, расположенных в левом желудочке, может приводить к расслоению его свободной стенки, а также к острой артериальной эмболии. При разрыве кист, расположенных в правых отделах сердца, нередко развивается эмболия легочных артерий, которая может сопровождаться кашлем, плевральными болями, кровохарканьем и лихорадкой. Постэмболическая легочная гипертензия иногда настолько выражена, что оперативное лечение не предотвращает смерти.
Лечение хирургическое: производится прямая санация и иссечение кист. Назначают бензимидазолы (албендазол,мебендазол).
Эхинококкоз спинного мозга характеризуется непродолжительной скрытой стадией. Киста, достигнув незначительных размеров, вызывает сдавление спинного мозга, двигательные и чувствительные расстройства (парезы и параличи конечностей, расстройства функции тазовых органов и др.). Эхинококкоз спинного мозга может быть первичным (при гематогенной инвазии паразита в мелкие сосуды зубчатого вещества тел позвонков и спинного мозга) и вторичным (при внедрении из соседних образований или разрыве кисты с вторичным обсеменением структур позвоночного канала, эпидуральной клетчатки). При локализации паразита только в телах позвонков заболевание длительное время протекает бессимптомно. Клинические симптомы резко меняются с увеличением размеров пораженного паразитом тела позвонка, его дужки и сдавления оболочек и вещества спинного мозга. Появляются боли в руках, ногах, опоясывающие боли в груди. Резкие движения, кашель, натуживание усиливают боли. Прогресс процесса ведёт к ограничению подвижности позвоночника, формированию кифоза,кифосколиоза.
Защищено:
Гп7 отделение скорой медицинской помощи
Гп7 отделение скорой медицинской помощи На территории поликлиники с июля месяца функционирует отделение скорой неотложной медицинской помощи.🏥🚑👨⚕️👩🏻⚕️ Состояние здоровья обратившихся в «скорую» казахстанцев теперь будут оценивать по четырем категориям и делить по срочности, вызовы будут оптимизированы и сгруппированы по симптомам. К четвертой категории министерство отнесло пациентов, состояние, которых вызвано острым заболеванием или обострением хронического заболевания, без внезапных и выраженных нарушений органов и систем, при отсутствии непосредственной угрозы жизни и здоровью больного. Время прибытия бригады к таким пациентам — до 60 минут.
Республиканский центр развития здравоохранения МЗ РК




Сайт РЦРЗ на русском: http://www.rcrz.kz/index.php/ru/
